L'affascinante storia dei placebo e perché i medici dovrebbero usarli più spesso
Articolo di Redazione
10 gennaio 2021 20:23
 La cura di Platone per il mal di testa comprendeva:
La cura di Platone per il mal di testa comprendeva:“una specifica foglia, ma c'era un fascino da abbinare al rimedio; e se uno pronunciava l'incantesimo al momento della sua applicazione, il rimedio funzionava perfettamente; ma senza il fascino non c'era efficacia nella foglia”.
Ora chiameremmo il "fascino" di Platone un placebo. I placebo esistono da migliaia di anni e sono i trattamenti più studiati nella storia della medicina. Ogni volta che il tuo medico ti dice che il farmaco che prendi ha dimostrato di funzionare, significa che ha dimostrato di funzionare meglio di un placebo. Ogni centesimo dato al fisco o all’assicurazione sanitaria per un trattamento che ha "dimostrato" di funzionare, significa che è (presumibilmente) speso meglio di un placebo.
Nonostante la loro importanza, i medici non sono autorizzati a usare il placebo per aiutare i pazienti (almeno, ufficialmente), e ci sono dibattiti sul fatto che ne abbiamo ancora bisogno negli studi clinici. Eppure la scienza del placebo si è evoluta al punto in cui le nostre opinioni avrebbero dovuto - ma non hanno - cambiato il nostro pregiudizio nei confronti dei placebo nella pratica e la posizione privilegiata dei controlli con placebo negli studi clinici.
In questo tour della storia dei placebo, mostrerò quali progressi sono stati fatti e suggerirò dove potrebbe indirizzarsi la conoscenza dei placebo nel prossimo futuro.
Dalle piacevoli preghiere ai piacevoli trattamenti
La parola "placebo", così come è usata in medicina, è stata introdotta nella traduzione in latino della Bibbia di san Girolamo del IV secolo. Il verso 9 del Salmo 114 divenne: placebo Domino in regione vivorum. "Placebo" significa "Mi piacerà", e il verso era allora: "Farò piacere al Signore nella terra dei vivi".
Gli storici ci tengono a sottolineare che la sua traduzione non è del tutto corretta. La traslitterazione ebraica è “iset'halekh liphnay Adonai b’artzot hakhayim”, che significa: "Camminerò davanti al Signore nella terra dei vivi". Penso che gli storici stiano facendo tanto rumore per non molto: perché il Signore dovrebbe voler camminare con qualcuno che non sia gradito? Tuttavia, continuano le discussioni su cosa siano i placebo "realmente".
 A quel tempo, e anche oggi, la famiglia in lutto offriva una festa per coloro che partecipavano al funerale. In occasione del banchetto gratuito, parenti lontani e - questo è il punto importante - persone che si spacciavano per parenti partecipavano al funerale cantando “placebo”, solo per consumare il cibo. Questa pratica ingannevole ha portato Chaucer a scrivere: "Gli adulatori sono i cappellani del diavolo, cantano sempre i Placebo".
A quel tempo, e anche oggi, la famiglia in lutto offriva una festa per coloro che partecipavano al funerale. In occasione del banchetto gratuito, parenti lontani e - questo è il punto importante - persone che si spacciavano per parenti partecipavano al funerale cantando “placebo”, solo per consumare il cibo. Questa pratica ingannevole ha portato Chaucer a scrivere: "Gli adulatori sono i cappellani del diavolo, cantano sempre i Placebo".Chaucer ha anche nominato uno dei personaggi di The Merchant’s Tale, Placebo. Il protagonista del racconto è Januarie: un vecchio cavaliere ricco che desiderava divertirsi a fare sesso con una donna più giovane di nome May. Per legittimare il suo desiderio, pensa di sposarla. Prima di prendere la sua decisione, consulta i suoi due amici Placebo e Justinius.
Placebo è desideroso di ottenere il favore del cavaliere e approva i piani di Januarie per sposare May. Giustinio è più cauto, citando Seneca e Catone, che predicavano virtù e cautela nella scelta di una moglie.
Dopo averli ascoltati entrambi, Januarie dice a Justinius che non gliene frega niente di Seneca: si sposa con May. Il tema dell'inganno nasce anche qui, perché Januarie è cieca e non si accorge che May lo tradisce.
Nel XXVIII secolo, il termine "placebo" è entrato nel regno della medicina quando è stato usato per descrivere un medico. Nel suo libro del 1763, il dottor Pierce descrive una visita al suo amico, una signora che era malata a letto. Trova "Dr. Placebo" seduto al suo capezzale.
Il dottor Placebo aveva dei capelli lunghi e ricci impressionanti, era alla moda e preparava con cura la sua medicina al capezzale del paziente. Quando il dottor Pierce chiede al suo amico come stava, lei risponde: "Puro e bene, il mio vecchio amico il dottore mi ha appena trattato con alcune delle sue buone gocce". Pierce sembra dire implicitamente che qualsiasi effetto positivo che il dottor Placebo ha avuto, era dovuto ai suoi modi fantastici di stare al capezzale, piuttosto che al contenuto effettivo delle gocce.
Alla fine, la parola "placebo" iniziò ad essere usata per descrivere i trattamenti. L'ostetrico scozzese William Smellie (nel 1752) è la prima persona di cui sono a conoscenza che usa il termine "placebo" per descrivere un trattamento medico.
Scriveva: “sarà conveniente prescrivere qualche innocente Placemus, che lei possa prendere tra un istante e l'altro, per ingannare il tempo e compiacere la sua immaginazione”. ("Placemus" è un'altra forma della parola "placebo").
Placebo negli studi clinici
I placebo furono usati per la prima volta negli studi clinici nel XVIII secolo per sfatare le cosiddette cure ciarlatane. Il che è paradossale perché le cure cosiddette "non ciarlatane" all'epoca includevano il salasso e l'alimentazione dei pazienti con il materiale non digerito dell'intestino di una capra orientale. Questi erano considerati così efficaci che non erano necessarie prove.
Il primo esempio di cui sono a conoscenza in cui è stato utilizzato un controllo con placebo è in una prova di "trattori Perkins". Alla fine del XVIII secolo, un medico americano di nome Elisha Perkins sviluppò due barre di metallo (ndr trattori) che sosteneva conducessero quello che chiamava fluido "elettrico" patogeno lontano dal corpo.
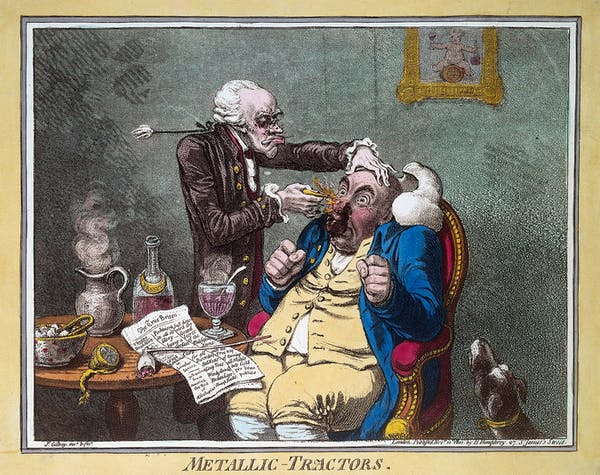 Ricevette il primo brevetto medico in base ad un dispositivo previsto dalla Costituzione degli Stati Uniti d’America nel 1796. I trattori erano molto popolari e si dice che persino George Washington ne abbia acquistato un set.
Ricevette il primo brevetto medico in base ad un dispositivo previsto dalla Costituzione degli Stati Uniti d’America nel 1796. I trattori erano molto popolari e si dice che persino George Washington ne abbia acquistato un set.Raggiunsero la Gran Bretagna nel 1799 e divennero popolari a Bath, che era già un centro di guarigione per le sue acque minerali naturali e le sue terme, utilizzate sin dall'epoca romana. Il dottor John Haygarth, tuttavia, pensava che i trattori contenessero un fluido particolare e propose di testarne gli effetti in un esperimento. Haygarth realizzò trattori in legno verniciati in modo da sembrare identici ai trattori in metallo di Perkins. Ma poiché erano fatti di legno, non avrebbero potuto condurre l'elettricità.
In un esperimento su dieci pazienti (cinque trattati con trattori veri e cinque con trattori falsi), i trattori “placebo” funzionarono così come quelli veri. Haygarth concluse che i trattori non funzionavano. È interessante notare che il processo non ha dimostrato che i trattori non portassero benefici alle persone, ma semplicemente che non producevano i loro benefici tramite l'elettricità. Lo stesso Haygarth ammise che i falsi trattori funzionavano molto bene. Lo attribuì alla fede.
Altri primi esempi di esprimenti con placebo hanno testato gli effetti delle compresse omeopatiche rispetto alle pillole fatte col pane. Uno di questi primi studi ha rivelato che non fare nulla era meglio sia dell'omeopatia che della medicina allopatica (standard).
Nella metà del XX secolo, gli studi effettuati con placebo erano abbastanza diffusi da consentire a Henry Knowles Beecher di produrre uno dei primi esempi di una "revisione sistematica" che valutava quanto fosse potente il placebo. Beecher prestò servizio nell'esercito degli Stati Uniti durante la seconda guerra mondiale. Lavorando in prima linea nel sud Italia, le scorte di morfina stavano finendo e Beecher avrebbe visto qualcosa che lo sorprese. Un'infermiera aveva iniettato acqua salata invece della morfina a un soldato ferito prima di un'operazione. Il soldato pensava che fosse vera morfina e non sembrava provare alcun dolore.
Dopo la guerra, Beecher esaminò 15 studi clinici effettuati con placebo di trattamenti per il dolore e una serie di altri disturbi. Gli studi coinvolgevano 1.082 partecipanti e scoprirono che, complessivamente, il 35% dei sintomi dei pazienti era stato alleviato dal solo placebo. Nel 1955 pubblicò il suo studio nel famoso articolo "The Powerful Placebo".
Negli anni '90, i ricercatori hanno messo in dubbio le stime di Beecher, sulla base del fatto che le persone che erano migliorate dopo aver assunto un placebo avrebbero potuto guarire anche se non avessero preso lo stesso il placebo. In filosofia, l'inferenza (forse errata) che il placebo abbia causato la cura, è chiamata “post hoc ergo propter hoc” (dopo, quindi a causa di) errore.
Per verificare se il placebo serve davvero alle persone, dobbiamo confrontare chi assume il placebo con chi non assume alcun trattamento. I ricercatori medici danesi Asbjørn Hróbjartsson e Peter Gøtzsche hanno fatto proprio questo. Hanno esaminato studi in tre direzioni, includendo trattamento attivo, controllo con placebo e gruppi non trattati. Quindi hanno controllato per vedere se il placebo era meglio che non fare nulla. Hanno trovato un piccolo effetto placebo che, secondo loro, avrebbe potuto essere un artefatto di pregiudizi. Ed hanno concluso che "ci sono poche prove che i placebo, in generale, abbiano potenti effetti clinici" e hanno pubblicato i loro risultati in un articolo intitolato “Il placebo è senza potere?”, che contrastava direttamente con il titolo dell'articolo di Beecher.
Tuttavia, Hróbjartsson e Gøtzsche hanno corretto l'errore di Beecher solo per introdurne uno loro. Hanno incluso qualsiasi cosa etichettata come placebo in una sperimentazione per qualsiasi situazione. Un simile confronto tra mele e arance non è legittimo. Se esaminassimo l'effetto di qualsiasi trattamento per qualsiasi situazione e trovassimo un piccolo effetto medio, non potremmo concludere che i trattamenti non siano efficaci. Ho esposto questo errore in una revisione sistematica, e ora è ampiamente accettato che, proprio come alcuni trattamenti sono efficaci per alcune cose ma non per tutto, alcuni placebo sono efficaci per alcune cose, specialmente il dolore.
Chirurgia con placebo
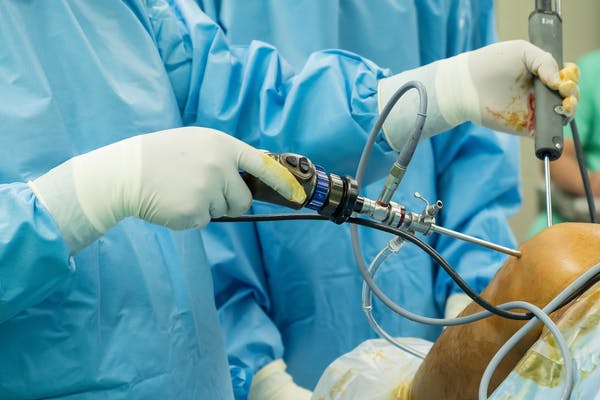
Recentemente, sono stati utilizzati studi chirurgici effettuati con placebo. Probabilmente, il più famoso di questi, del chirurgo americano Bruce Moseley, ha esaminato 180 pazienti che avevano un dolore al ginocchio così grave che anche i migliori farmaci non avevano funzionato. Ha somministrato cure con metà artroscopia reale e l'altra metà con artroscopia placebo.
Ai pazienti del gruppo trattato con artroscopia placebo sono stati somministrati anestetici ed è stata praticata una piccola incisione nelle ginocchia, ma non è stata eseguita l'artroscopio, né la riparazione della cartilagine danneggiata, né la pulizia dei frammenti ossei sciolti.
Per mantenere i pazienti con trattamento placebo all'oscuro, i medici e gli infermieri hanno parlato di una procedura reale anche se stavano eseguendo la procedura con placebo.
La falsa chirurgia ha funzionato così come la "vera" chirurgia. Una analisi di oltre 50 studi clinici effettuati con placebo ha rilevato che la chirurgia con placebo era valida quanto la chirurgia reale in più della metà degli studi.
 Placebo onesti
Placebo onestiUn placebo può funzionare anche se un paziente non crede che sia un trattamento "reale".
Nel primo degli studi sui placebo conclamati (placebo che i pazienti sanno essere placebo) di cui sono a conoscenza, due dottori di Baltimora, Lee Park e Uno Covi, hanno somministrato placebo conclamato a 15 pazienti nevrotici.
Hanno presentato le pillole di placebo ai pazienti e hanno detto: "Molte persone con il tuo tipo di patologia sono state aiutate da quelle che a volte vengono chiamate pillole di zucchero e riteniamo che una cosiddetta pillola di zucchero possa aiutare anche te".
I pazienti hanno assunto il placebo e molti di loro sono migliorati dopo averlo ricevuto, anche se sapevano che era un placebo. Tuttavia, i pazienti erano nevrotici e un po' paranoici, quindi non credevano ai medici. Dopo che il placebo li aveva migliorati, pensavano che i medici avessero mentito e che in realtà gli avessero dato un vero farmaco.
Più recentemente, diversi studi di ottima qualità confermano che i placebo conclamati possono funzionare. Questi placebo "onesti" possono funzionare perché i pazienti hanno una risposta condizionata ad un incontro con il proprio medico. Proprio come il corpo di un aracnofobo può reagire negativamente a un ragno anche se sa che non è velenoso, qualcuno può reagire positivamente al trattamento di un medico anche se sa che il medico gli sta somministrando una pillola di zucchero.
La storia dell'apprendimento del funzionamento dei placebo
Un primo studio che indaga sulla farmacologia interna dei meccanismi del placebo è quello del 1978 di Jon Levine e Newton Gordon su 51 pazienti che avevano estratto molari malati.
Tutti i 51 pazienti avevano ricevuto un antidolorifico chiamato mepivacaina per la procedura chirurgica. Quindi, tre e quattro ore dopo l'intervento, ai pazienti è stata somministrata la morfina, un placebo o il naloxone. I pazienti non sapevano quale sostanza avessero ricevuto.
Il naloxone è un antagonista degli oppioidi, il che significa che impedisce a farmaci come la morfina e le endorfine di produrre i loro effetti. Blocca letteralmente i recettori cellulari, quindi impedisce alla morfina (o alle endorfine) di agganciarsi a quei recettori. È usato per trattare il sovradosaggio di morfina.
I ricercatori hanno scoperto che il naloxone bloccava l'effetto antidolorifico dei placebo. Ciò dimostra che i placebo causano il rilascio di endorfine antidolorifiche. Da allora, molti esperimenti hanno confermato questi risultati. Centinaia di altri hanno dimostrato che i trattamenti con placebo influenzano il cervello e il corpo in diversi modi.
I principali meccanismi con cui si ritiene che i placebo funzionino sono l'aspettativa e il condizionamento.
In uno studio completo pubblicato nel 1999 sui meccanismi di condizionamento e aspettativa, Martina Amanzio e Fabrizio Benedetti hanno diviso 229 partecipanti in 12 gruppi.
A questi gruppi è stata somministrata una varietà di farmaci, sono stati condizionati in diversi modi e hanno ricevuto messaggi diversi (per indurre un'aspettativa alta o bassa). Lo studio ha scoperto che gli effetti del placebo erano causati sia dall'aspettativa che dal condizionamento.
Nonostante i progressi, alcuni ricercatori sostengono - e sono d'accordo - che c'è qualcosa di misterioso nel modo in cui funzionano i placebo. In una comunicazione personale, Dan Moerman, un antropologo medico ed etnobotanico, lo ha spiegato meglio di me:
“Sappiamo da tutti gli addetti alla risonanza magnetica che è abbastanza facile vedere cosa succede all'interno dell'amigdala, o qualsiasi altra cosa potrebbe essere coinvolta, ma cosa ha mosso l'amigdala, beh, questo richiede un po' di lavoro”.
Storia dell'etica del placebo
Il punto di vista accettato nella pratica clinica è che i placebo non sono etici perché richiedono l'inganno. Questo punto di vista non ha ancora pienamente giustificato le prove che non abbiamo bisogno di inganni per far funzionare i placebo.
La storia dell'etica dei controlli placebo è più complessa. Ora che abbiamo molti trattamenti efficaci, possiamo confrontare nuovi trattamenti con terapie collaudate. Perché un paziente dovrebbe accettare di iscriversi a uno studio che confronta un nuovo trattamento con un placebo quando potrebbe iscriversi a uno studio di un nuovo trattamento rispetto ad uno già dimostrato?
I medici che prendono parte a tali studi possono violare il loro dovere etico di aiutare ed evitare danni. La World Medical Association inizialmente ha vietato gli studi effettuati con placebo in cui era disponibile una terapia comprovata. Tuttavia, nel 2010, hanno ribaltato questa posizione ed hanno affermato che a volte avevamo bisogno di studi effettuati con placebo, anche se esiste una terapia comprovata. Affermavano che c'erano ragioni "scientifiche" per farlo.
Queste cosiddette ragioni scientifiche sono state presentate utilizzando concetti oscuri (per la maggior parte delle persone) come "sensibilità del dosaggio" e "dimensione dell'effetto assoluto".
In parole povere, si riducono a due affermazioni (sbagliate):
1. Dicono che possiamo fidarci solo degli esperimenti con placebo. Questo era vero in passato. Storicamente, trattamenti come il salasso e la cocaina venivano usati per trattare una serie di disturbi, ma spesso erano dannosi. Supponiamo di aver fatto un esperimenti confrontando il salasso con la cocaina per l'ansia, e si è scoperto che il salasso era meglio della cocaina. Non potevamo dedurre che il salasso fosse efficace: avrebbe potuto essere peggio di un placebo o non fare nulla. In questi casi storici, sarebbe stato meglio confrontare quei trattamenti con un placebo. Ma ora abbiamo trattamenti efficaci che possono essere utilizzati come parametri di riferimento. Quindi, se fosse disponibile un nuovo farmaco per il trattamento dell'ansia, potremmo confrontarlo con il trattamento efficace dimostrato. Se il nuovo trattamento si dimostrasse buono almeno quanto quello vecchio, potremmo sapere se è efficace.
2. Dicono che solo gli sperimenti con placebo forniscono una linea di base costante. Questo si basa sull'idea errata che i trattamenti con placebo siano "inerti" e quindi abbiano effetti costanti e invariabili. Anche questo è sbagliato. In una revisione sistematica delle pillole placebo negli studi sull'ulcera, la risposta al placebo variava dallo 0% (senza alcun effetto) al 100% (cura completa).
Mentre gli argomenti a sostegno degli studi effettuati con placebo vengono messi in discussione, ora c'è un movimento che esorta l'Associazione Medica Mondiale a fare un'altra inversione ad U, tornando alla sua posizione originale.
Dov'è il placebo?
Per secoli, la parola "placebo" è stata strettamente legata all'inganno e alla suggestione delle persone. Recenti studi sui placebo conclamati mostrano che non è necessario che siano ingannevoli per funzionare. Al contrario, gli studi sui placebo mostrano che non sono inerti o invariabili e la base dell'attuale posizione della World Medical Association è stata minata. La storia recente dei placebo sembra aprire la strada a più trattamenti con placebo nella pratica clinica e meno negli studi clinici.
(articolo di Jeremy Howick - Director of the Oxford Empathy Programme, University of Oxford – su The Conversation del 06/01/2021)
l’associazione non percepisce ed è contraria ai finanziamenti pubblici (anche il 5 per mille)
La sua forza sono iscrizioni e contributi donati da chi la ritiene utile
DONA ORA
Pubblicato in:
ARTICOLI IN EVIDENZA
20 aprile 2024 15:11
20 aprile 2024 12:07
19 aprile 2024 17:19
18 aprile 2024 16:09
18 aprile 2024 15:34
18 aprile 2024 0:33
17 aprile 2024 13:45
17 aprile 2024 11:55
17 aprile 2024 0:19
16 aprile 2024 15:18
TEMI CALDI
19 aprile 2024 (1 post)
19 aprile 2024 (1 post)
19 aprile 2024 (1 post)
18 aprile 2024 (2 post)
18 aprile 2024 (1 post)
16 aprile 2024 (1 post)
16 aprile 2024 (1 post)
16 aprile 2024 (7 post)
21 marzo 2024 (26 post)
10 aprile 2024 (15 post)
28 marzo 2024 (10 post)
16 aprile 2024 (7 post)
19 febbraio 2024 (5 post)
4 aprile 2024 (4 post)
4 aprile 2024 (4 post)
6 marzo 2024 (4 post)









